pancreascarcinoom, alvleesklierkanker
|
|
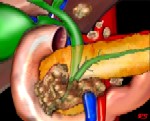
Inleiding
In Nederland wordt per jaar bij ongeveer 1.350
mensen alvleesklierkanker vastgesteld. Het betreft vooral mensen boven de 60
jaar. Alvleesklierkanker komt ongeveer evenveel voor bij mannen als bij
vrouwen.
Groeiwijze Als een tumor groter wordt, kan deze door de wand van de alvleesklier heen groeien. Doorgroei in aangrenzende organen, weefsels en bloedvaten is dan mogelijk.
Andere typen tumoren In Nederland wordt per jaar bij ongeveer 1.350 mensen alvleesklierkanker vastgesteld. Het betreft vooral mensen boven de 60 jaar. Alvleesklierkanker komt ongeveer evenveel voor bij mannen als bij vrouwen. In de alvleesklier komen diverse soorten cellen voor waaruit verschillende vormen van alvleesklierkanker kunnen ontstaan. De meestvoorkomende vorm van alvleesklierkanker is kanker van de klierbuisjes, ook wel adenocarcinoom genoemd.
|
Over deze vorm gaat deze informatie. In de kop van de alvleesklier komt vaker een tumor voor dan in de rest van het orgaan. Vanwege de plaats van de tumor wordt dit een pancreaskopcarcinoom genoemd. In en rondom de kop van de alvleesklier kunnen tumoren ontstaan die niet afkomstig zijn van het alvleesklierweefsel. Zo'n tumor kan bijvoorbeeld zijn ontstaan in het weefsel van de papil van Vater, van de twaalfvingerige darm of van het onderste deel van de grote galbuis. De naam van deze tumoren is afhankelijk van het soort weefsel waaruit de tumor oorspronkelijk is ontstaan. Zo onderscheidt men een tumor van de papil van Vater, een galwegtumor of een dunnedarmtumor. Soms kan weefselonderzoek niet uitwijzen uit welk type weefsel een tumor in of rond de kop van de alvleesklier is ontstaan. In dat geval spreekt men van een periampullaire tumor.
|
Oorzaken
Uit onderzoek blijkt dat deze soort kanker vaker voorkomt bij mensen die roken. Een chronische ontsteking van de alvleesklier verhoogt ook het risico om alvleesklierkanker te krijgen. Verder zijn er aanwijzingen, dat in ongeveer 5% van de gevallen, erfelijkheid een rol speelt. Alvleesklierkanker is, evenals alle andere soorten kanker, niet besmettelijk.
Voeding Een verband met alcoholgebruik is tot nu toe nog niet aangetoond. Het drinken van koffie geeft geen verhoogd risico op alvleesklierkanker.
Klachten
Een tumor in of rond de kop van de alvleesklier wordt door eerder optredende
klachten, vooral geelzucht, vaak vroeger ontdekt dan een tumor verderop in
de alvleesklier. Een
tumor in of rond de kop kan namelijk de grote galbuis afsluiten.
Afsluiting van de galwegen
Het is niet mogelijk om de exacte oorzaak van het ontstaan van alvleesklierkanker aan te geven. Wel zijn er bepaalde omstandigheden bekend die daarbij een rol kunnen spelen. Ruim gebruik van groente en fruit heeft een beschermende werking op het ontstaan van enkele soorten kanker. Bij alvleesklierkanker is dit echter nog onvoldoende bekend. Een tumor in de alvleesklier is vaak al geruime tijd aanwezig voordat iemand daar iets van merkt. De klachten ontstaan over het algemeen pas wanneer de tumor is doorgegroeid in een ander orgaan. De aard van de klachten is dan ook afhankelijk van de plaats en de grootte van de tumor en van stoornissen in organen die door de tumor zijn aangetast. Vaak voorkomende klachten bij patiënten met alvleesklierkanker zijn een zeurende pijn boven of midden in de buik of in de rug, een verstoord ontlastingpatroon, een verminderde eetlust en gewichtsverlies. De grote galbuis loopt door de kop van de alvleesklier. Door afsluiting van de grote galbuis ontstaat ophoping van gal in de galwegen, galblaas en lever. Doordat ook de lever niet meer goed functioneert, kunnen vermoeidheid en lusteloosheid ontstaan. Als de gal niet meer in de twaalfvingerige darm kan lopen, raakt de vertering van het voedsel - vooral van vetten - verstoord. Normaal kleurt de gal in de darm de ontlasting bruin. Afsluiting van de grote galbuis of andere galwegen leidt tot dunne, lichtgekleurde ontlasting. Het grootste deel van de galkleurstof dat zich ophoopt in de lever, wordt opgenomen in het bloed en komt onder meer terecht in de huid en het oogwit. Hierdoor kunnen een gelige, grauwe huid en gelig oogwit (geelzucht) ontstaan en jeuk over het hele lichaam. Een ander deel van de galkleurstof komt via de nieren, die het bloed filteren, in de urine. Daardoor wordt de urine donkerder van kleur. De genoemde klachten - ook geelzucht - kunnen met andere aandoeningen dan alvleesklierkanker te maken hebben. Bij geelzucht is het altijd verstandig direct de huisarts te bezoeken. Als de andere genoemde klachten enkele weken aanhouden is het eveneens aan te raden uw huisarts te raadplegen.
Onderzoek
Als u met een of meer van de hiervoor genoemde klachten
bij uw huisarts komt, zal deze u eerst lichamelijk onderzoeken. Uw huisarts
kan ook aanvullend onderzoek (laten) verrichten, bijvoorbeeld bloedonderzoek
en een onderzoek van de bovenbuik. Als uw huisarts vermoedt, dat er sprake
is van alvleesklierkanker, zal hij u doorverwijzen naar een specialist.
Meestal is dat een internist, een maag-darm-leverarts of een chirurg. Deze
specialist zal het lichamelijk pnderzoek herhalen en aancullend uitgebreid
onderzoek laten verrichten.
S=De volgende onderzoeken kunnen plaatsvinden:
-
(echografie);
-
( CT-scan).
Echografie
Echografie is een onderzoek met behulp van geluidsgolven. Deze golven zijn niet hoorbaar, maar de weerkaatsing (echo) ervan maakt organen en/of weefsels zichtbaar op een beeldscherm. Een eventuele tumor en/of uitzaaiingen kunnen zo in beeld worden gebracht. Tijdens het onderzoek ligt u op een onderzoektafel. Nadat op uw huid een gelei is aangebracht, wordt daarover een klein apparaat bewogen dat geluidsgolven uitzendt. De afbeeldingen op het beeldscherm kunnen op foto's worden vastgelegd. Echografie is een eenvoudig, niet belastend onderzoek. Wel is het soms noodzakelijk dat u enkele uren voor het onderzoek niet eet en drinkt.
CT-scan (computertomografie)
Een computertomograaf brengt organen en/of weefsels zeer gedetailleerd in beeld. Bij het maken van een CT-scan wordt gelijktijdig gebruikgemaakt van röntgenstraling en een computer. Het apparaat heeft een ronde opening waar u, liggend op een beweegbare tafel, doorheen wordt geschoven. Terwijl de tafel verschuift, maakt het apparaat een serie foto's waarop telkens een ander 'plakje' van het orgaan of weefsel staat afgebeeld. Deze 'doorsneden' geven een beeld van de plaats, grootte en uitbreiding van de (mogelijke) tumor en/of uitzaaiingen. Vaak is een contrastvloeistof nodig. Meestal krijgt u deze vloeistof tijdens het onderzoek in een bloedvat van uw arm gespoten. Contrastvloeistof kan een warm en weeïg gevoel veroorzaken. Sommige mensen worden er een beetje misselijk van. Om ervoor te zorgen dat u hier zo min mogelijk last van heeft, is het advies enkele uren voor het onderzoek niet te eten en te drinken.
Verder onderzoek
De uitkomsten van de eerder beschreben onderzoeken en de klachten die u heeft, geven soms aanleiding tot onderzoek van andere organen. De volgende onderzoeken kunnen plaatsvinden:
ERCP-onderzoek;
MRI;
endo-echografie;
laparoscopie.
ERCP-onderzoek
De specialist zal voor deze onderzoeksmethode kiezen als u geelzucht heeft,
want tijdens een ERCP kan hij een plastic buisje (endoprothese of stent)
inbrengen. Door een
stent te plaatsen kan de gal weer worden afgevoerd en de geelzucht
verdwijnen. (Hier) kunt u hier meer over lezen.
MRI (Magnetic Resonance Imaging)
MRI-onderzoek van de alvleesklier en galwegen is minder ingrijpend dan ERCP-onderzoek. Een MRI zal alleen plaatsvinden als de specialist de
alvleesklier en galwegen in
beeld wil brengen, maar vooraf niet verwacht een stent in te hoeven brengen.
Als u geelzucht heeft zal een MRI dus niet tot de mogelijkheden behoren.
Dit onderzoek maakt gebruik van een magneetveld in combinatie met
radiogolven en een computer. De techniek maakt 'dwars- of lengtedoorsneden'
van het lichaam
zichtbaar, waardoor een eventuele tumor en/of uitzaaiingen in beeld komen.
Tijdens dit onderzoek ligt u in een soort koker. Sommige mensen ervaren het
onderzoek daardoor als benauwend.
Een MRI-apparaat maakt nogal wat lawaai. Hiervoor krijgt u oordopjes in;
soms kunt u naar (uw eigen) muziek luisteren. Via de intercom blijft altijd
contact bestaan tussen u
en de laborant, die tijdens het onderzoek in een andere ruimte is. Soms
wordt tijdens het onderzoek via een bloedvat in uw arm een contrastvloeistof
toegediend.
Endo-echografie
Echo-echografie is een onderzoek, waarmee de mate van doorgroei van de tumor
in de omgeving van de alvleesklier is vast te stellen. De specialist kan
hiermee tevens de lymfeklieren in de directe omgeving van de tumor
beoordelen. Bij dit onderzoek wordt een slang met een kleine camera via de
mond, slokdarm, maag en twaalfvingerige darm tot aan de papil van Vater
gebracht.
Aan deze slang is ook een echografie-apparaatje gekoppeld. Dat apparaatje
zendt geluidsgolven uit. De weerkaatsing (echo) van die geluidsgolven maken
de alvleesklier
en omringende organen van binnenuit op een beeldscherm zichtbaar.
Laparascopie
Een enkele keer wordt een
kijkoperatie (laparoscopie) gedaan. Dat is een ingreep onder narcose,
waarbij via kleine sneetjes in de buik een kijkbuis (laparoscoop) in de buikholte wordt gebracht. Met dit onderzoek kan de specialist eventuele
uitzaaiingen zien. De tumor in de alvleesklier is er echter meestal niet mee
te beoordelen. Tijdens de laparoscopie kunnen kleine stukjes weefsel (biopten) worden weggenomen voor
nader onderzoek.
Stadium-indeling
Om te kunnen bepalen welke behandeling(en) hij u voorstelt, moet uw
specialist weten uit welke soort kankercellen de tumor is ontstaan, hoe
kwaadaardig deze zijn en wat het stadium van de ziekte is. Onder het stadium verstaat men de mate waarin de ziekte zich in het lichaam
heeft uitgebreid. De specialist stelt het stadium vast door onderzoek te
doen naar:
-
de plaats en grootte van de tumor
de mate van doorgroei in het omringende weefsel
de aanwezigheid van uitzaaiingen in lymfeklieren en/of organen elders in het lichaam
Spanning en onzekerheid
Het kan enige tijd duren voordat u alle noodzakelijke onderzoeken heeft
gehad en de aard en het stadium van uw ziekte bekend is.
Waarschijnlijk heeft u vragen over de aard van uw ziekte, het mogelijke
verloop daarvan en de behandelmogelijkheden. Vragen die tijdens de periode
van onderzoeken nog
niet te beantwoorden zijn.
Dat kan spanning en onzekerheid met zich meebrengen, zowel bij u als bij uw
naasten. Het kan helpen als u weet wat er bij de verschillende onderzoeken
gaat gebeuren.
Die informatie krijgt u niet altijd vanzelf. Vraag er daarom gerust naar op
de afdelingen waar de verschillende onderzoeken plaatsvinden.
Behandeling
De meest toegepaste behandelingen bij
alvleeklierkanker zijn:
-
operatie (chirurgie);
-
het plaatsen van een buisje (endoprothese of stent);
-
bestraling (radiotherapie).
Een behandeling met celdodende of celdelingremmende medicijnen )chemotherapie' wordt op bescheiden schaal toegepast als palliatieve behandeling.
Doel van de behandeling
Wanneer een behandeling genezing tot doel heeft, wordt dat een curatieve
behandeling genoemd.
Als de ziekte niet (meer) curatief kan worden behandeld, is een palliatieve
behandeling mogelijk. Zo'n behandeling is gericht op het remmen van de
ziekte en/of vermindering
van de klachten.
Tumoren in het middengedeelte of de staart van de alvleesklier worden
meestal in een laat stadium ontdekt. Daarom worden deze tumoren vaker dan
pancreaskoptumoren
palliatief behandeld.
Operatie (chirurgie)
Hoewel meer patiënten in eerste instantie in aanmerking komen voor een
operatie, ondergaat uiteindelijk minder dan eenderde van alle patiënten met
alvleesklierkanker
een curatief bedoelde behandeling. Als de chirurg tijdens de operatie tot de
conclusie komt dat de ingreep toch niet mogelijk is, krijgt iemand een palliatieve behandeling. Bij
patiënten met geelzucht kan de specialist het beter vinden voor de operatie
eerst de geelzucht te verhelpen door het plaatsen van een stent.
Een curatief bedoelde operatie vindt meestal plaats bij mensen die een
pancreaskopcarcinoom, een periampullaire tumor of een tumor in de papil van
Vater hebben. Deze
ingreep wordt ook wel een Whipple-operatie genoemd. De patiënt krijgt het
advies een dergelijke operatie te laten verrichten in een ziekenhuis dat
gespecialiseerd is in
alvleesklieroperaties. Bij een Whipple-operatie verwijdert de chirurg het
deel van de alvleesklier waarin de tumor zit, samen met de twaalfvingerige
darm, de galblaas en een
groot deel van de grote galbuis. Soms wordt ook een gedeelte van de maag
verwijderd. De chirurg verwijdert tevens de lymfeklieren rondom de
alvleesklier.
Behalve de tumor wordt dus ook schijnbaar gezond weefsel daaromheen
weggenomen. Dit gebeurt omdat tijdens de
operatie niet te zien is of het weefsel net buiten het tumorgebied vrij is
van kankercellen. De alvleesklier, de galwegen en
eventueel het resterende deel van de maag worden vervolgens verbonden met de
dunne darm.
Een nadeel van deze operatie is dat de sluitspier op de overgang van de maag
naar de dunne darm (maagportier of pylorus) weg is. Daardoor passeert het
voedsel de
maag en darmen sneller dan normaal, waardoor het voedsel niet volledig wordt
verteerd. Dit zogenoemde dumping syndroom kan samengaan met klachten na de
maaltijd,
zoals misselijkheid, buikpijn, braken, diarree of sterk transpireren.
Dat komt doordat de maagportier zich opent als reactie op
spijsverteringsenzymen uit onder meer de alvleesklier. Maar deze enzymen
worden vanwege de operatie nu onvoldoende geproduceerd. Dit kan na de
operatie (tijdelijk) klachten geven als een opgeblazen gevoel en
misselijkheid.
Bij dergelijke zeer uitgebreide operaties laat de chirurg
in de buikholte een of meer slangetjes (drains) achter. Deze drains voeren
overtollig vocht af dat door de operatie tijdelijk ontstaat. Hoe lang de drains nodig zijn, verschilt van persoon tot
persoon. Na de operatie krijgt u mogelijk tijdelijk sondevoeding. Dit is
vloeibare voeding die via een slangetje (sonde) in de maag of in de darmen komt. Na de operatie kan opname
op een Intensive Care afdeling nodig zijn. Zodra uw conditie stabiel is,
gaat u naar een gewone verpleegafdeling. Vanwege ondermeer de uitgebreidheid
van de operatie, kunnen er complicaties optreden. Vraag uw arts hier meer
informatie over.
Geelzucht
Als u geelzucht heeft kan de galafvoer op
verschillende manieren weer op gang worden gebracht. Als de verstopping zich
ter
hoogte van de grote galbuis bevindt, kan de specialist via de endoscoop een
endoprothese of stent in de grote galbuis
plaatsen. De stent zorgt ervoor dat de galweg open
blijft en niet wordt dichtgedrukt door de tumor. Meestal kan
het aanbrengen van de stent gelijktijdig met het ERCP-onderzoek
plaatsvinden.
Als de stent goed functioneert, zullen de geelzucht en eventuele jeuk
verdwijnen. Wanneer de stent verstopt raakt, treedt er
meestal opnieuw geelzucht op. Dit kan gepaard gaan met koorts.
De stent kan bijna altijd worden vervangen. Dit gebeurt dan weer met behulp
van een endoscoop. Wanneer er geen stent kan worden ingebracht, kan een
operatie noodzakelijk zijn om de geelzucht te verhelpen. De chirurg maakt
dan een verbinding tussen de grote galbuis en de darm, buiten de
alvleesklier om.
