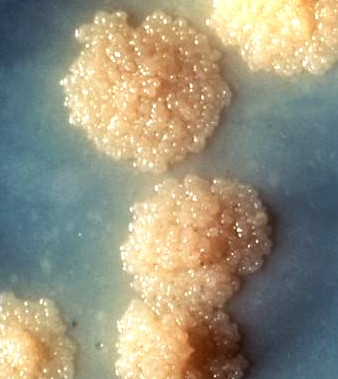
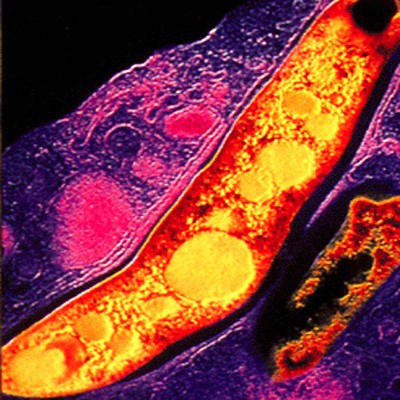
tuberculose
Mycobacterium tuberculosis
ten
Het ziektebeeld
Tuberculose is een infectieziekte die veroorzaakt wordt door de tbc-bacterie (Mycobacterium tuberculosis).
Deze bacterie veroorzaakt in het lichaam ontstekingen. Er worden als het ware
knobbeltjes van bacteriën gevormd in het lichaam (tuberculose betekent eigenlijk knobbeltjesziekte). Het kan vele jaren duren voordat iemand uiteindelijk de ziekte tuberculose ontwikkelt.
De meest voorkomende vorm van tuberculose is
longtuberculose. In 2007 was er bij 50 procent van de patiënten in Nederland sprake van longtuberculose en bij 10 procent van een gecombineerde vorm van longtuberculose én tuberculose elders in het lichaam.
Behalve in de longen kan
tuberculose namelijk ook voorkomen in andere delen van het lichaam, zoals gewrichten, botten, de hersenen of in de lymfeklieren.
Is tuberculose altijd besmettelijk?
Wanneer bij iemand de diagnose longtuberculose wordt
gesteld, kan dit besmettelijk zijn voor anderen. In Nederland was dit in 2007 bij ongeveer een derde van de patiënten met longtuberculose het geval.
Als we willen bepalen hoe besmettelijk iemand is geweest voor zijn of haar omgeving,
dan zijn er 3 belangrijke punten:
-
De patiënt.
Als we spreken van een besmettelijke vorm van longtuberculose (ook wel “open tuberculose” ) genoemd, dan zit de ontsteking op een plek in de luchtwegen waardoor het mogelijk is dat de bacteriën vanuit de ontsteking rechtstreeks naar buiten komen. Als deze mensen dan bv. hoesten of niezen kan de bacterie mee naar buiten komen en via hele kleine druppeltjes (aerosolen) worden verspreid. -
Het contact.
Hoe groot de kans is dat anderen geïnfecteerd worden is echter ook afhankelijk van hoe vaak je iemand hebt gezien, en onder welke omstandigheden dit was. Het risico op tuberculose is veel groter als je bijvoorbeeld dagelijks met iemand hebt gecarpooled, dan wanneer je iemand wel eens tegenkomt bij het boodschappen doen. Daarom zullen in eerste instantie ook altijd eerst de mensen worden onderzocht die intensief contact hebben gehad met de bron (= de persoon met besmettelijke tuberculose). -
De gevoeligheid van de contactpersoon voor infecties.
Personen met een verminderde afweer voor infecties zoals Hiv-geinfecteerden, personen met bepaalde vormen van kanker, nierpatiënten en personen die bepaalde medicatie tegen reumatische aandoeningen gebruiken, zijn gevoeliger voor tuberculose. De kans dat deze personen ziek worden na infectie met de tuberculosebacterie is ook groter. Ook deze mensen worden in geval van een contact met een besmettelijke bron eerder onderzocht.
Belangrijk is te weten dat tuberculose alleen kan worden overgedragen door direct contact, door samen met iemand in één ruimte te zijn. Je kunt het niet overdragen via handen geven, serviesgoed, enz. En ook niet meenemen naar derden, bijvoorbeeld naar je kinderen thuis. Iemand is pas een “gevaar” voor anderen, als hij of zij zelf een besmettelijke vorm van tuberculose heeft.
Als je een tbc-infectie
oploopt, word je dan altijd ziek?
Als iemand de druppeltjes met een tbc-bacterie inademt die door iemand met een besmettelijke vorm van tuberculose in een ruimte zijn gehoest, kunnen er twee dingen gebeuren:
-
Meestal duwen de trilhaartjes in de luchtwegen de bacteriën weer naar buiten. De bacteriën komen dan niet in de longen terecht. Er is niets met de persoon gebeurd.
-
Naarmate er meer bacteriën worden ingeademd, is de kans groter dat enkele bacteriën de gehele luchtweg passeren zonder dat zij naar buiten worden gewerkt. Zij komen dan in de longen terecht en nestelen zich daar. De persoon is “geïnfecteerd”. Iemand is dan nog niet ziek, en merkt zelf ook niets. Als iemand geïnfecteerd is met de tbc-bacterie is er een kans van ongeveer 10 procent dat deze persoon de ziekte tuberculose krijgt. Deze kans is het grootst in de eerste twee jaar na infectie.
De incubatietijd – de tijd van infectie tot ontwikkeling van de ziekte – varieert bij tuberculose van enkele weken tot vele jaren. Vaak speelt een verminderde weerstand hierbij een duidelijke rol, dit kan o.a. het geval zijn bij zwangerschap, andere ziektes zoals bv. suikerziekte,kanker en bepaalde geneesmiddelen, maar ook bv. door het ouder worden of slechte leefomstandigheden.
|
|
|
De diagnose.
Wat zijn de symptomen van tuberculose?
De klachten die voorkomen bij tuberculose zijn hele algemene klachten, die ook bij heel veel andere ziektebeelden kunnen optreden. Dit maakt het herkennen van de ziekte vaak lastig.
De meest voorkomende klachten in het beginstadium van tuberculose zijn nachtzweten, vermoeidheid, koorts, gebrek aan eetlust en daardoor vaak gewichtsverlies. Mensen met longtuberculose hebben meestal al langere tijd hoestklachten(langer dan drie weken), en geven soms wat (bloederig) slijm op.
Zonder goede behandeling kan de patiënt echter steeds ernstiger ziek worden en uiteindelijk zelfs overlijden. Het is dus essentieel om tuberculose tijdig te ontdekken en te behandelen.Waar kan men terecht voor onderzoek?
Belangrijk is dat mensen met klachten zich melden bij de huisarts. Voor verder onderzoek op tuberculose kan men in Nederland terecht bij de longartsen van ziekenhuizen of bij de afdeling tbc-bestrijding van de GGD. Ook als u geen huisarts heeft of bijvoorbeeld niet verzekerd bent, kunt u bij de GGD terecht voor onderzoek bij klachten.Hoe wordt de diagnose tuberculose gesteld?
Om te kunnen zien of er mogelijk sprake is van tuberculose kunnen er verschillende onderzoeken nodig zijn. Uiteraard zal dit per persoon verschillend zijn, afhankelijk van het stadium waarin de ziekte verkeert.
Onderstaande onderzoeksmethodes worden veel gebruikt bij het stellen van de diagnose tuberculose:
Tuberculinehuidtest (mantoux). Hiermee kan een infectie met de tbc-bacterie worden aangetoond. Bij deze test wordt een kleine hoeveelheid vloeistof in de linker onderarm gespoten. Als het lichaam afweerstoffen heeft gemaakt tegen tuberculose, dan zullen deze gaan reageren op de testvloeistof en een bobbeltje in de huid vertonen.
Bloedonderzoek. Als de tuberculinehuidtest aangeeft dat er mogelijk een infectie met tuberculose is, kan er aanvullend bloedonderzoek worden gedaan (IGRA). Dit onderzoek kan in combinatie met de tuberculinehuidtest en eventuele röntgenfoto’s meer duidelijkheid geven en de diagnose ondersteunen.
Röntgenfoto van de longen. Bij longtuberculose zal er vaak sprake zijn van afwijkingen op de longen.
Bacteriologisch onderzoek. Als er duidelijke aanwijzingen zijn voor tuberculose, wordt er ook vaak onderzoek van sputum of eventuele andere materialen (zoals bv. urine of weefsel) gedaan. Door microscopisch onderzoek en aanvullende kweken kan worden vastgesteld of de tbc-bacterie in het materiaal aanwezig is.
De behandeling.
Is tuberculose goed te genezen?
Alle vormen van tuberculose kunnen met medicijnen goed worden behandeld. De behandeling begint zodra de diagnose is gesteld. Soms besluit de arts zelfs om te behandelen als alleen al het vermoeden van tuberculose bestaat. Over het algemeen duurt de behandeling minimaal 6 maanden.
Als er sprake is van ongevoeligheid (resistentie) tegen bepaalde medicijnen wordt de behandeling aanzienlijk gecompliceerder en langer. In Nederland komt dit nog maar weinig voor. Maar in andere delen van de wereld zijn de problemen rondom resistientie veel groter, waardoor de kans op toename van de problematiek in Nederland ook zeker aanwezig is.Welke medicijnen worden gebruikt tegen tuberculose?
De belangrijkste medicijnen (antibiotica) tegen tuberculose zijn:
Isoniazide
Rifampicine
Pyrazinamide
Ethambutol
Vaak wordt nog vitamine B6 (Pyridoxine) toegevoegd.Als er sprake is van ongevoeligheid (resistentie) tegen een of meerdere medicijnen dan worden er nog een of meerdere medicijnen toegevoegd aan de behandeling.
Waaruit bestaat een tuberculose-behandeling?
Tuberculose wordt altijd behandeld met verschillende medicijnen tegelijkertijd. Op deze manier wordt de bacterie zo snel en volledig mogelijk uitgeschakeld.
De behandeling bestaat uit 2 fasen:
De intensieve fase. Deze duurt ongeveer 2 maanden. In deze periode worden een groot deel van de bacteriën gedood. In deze fase gebruikt de patiënt meestal minimaal 4 verschillende soorten medicijnen.
De continuatie-fase. Omdat een klein deel van de bacteriën veel moeilijker te doden is volgt er nog een aanvullende fase van ongeveer 4 maanden. In deze periode gebruiken de meeste mensen nog 2 verschillende soorten medicijnen.
Naast de behandeling door de arts wordt de tbc-patiënt in Nederland ook begeleid door een sociaal verpleegkundige tbc- bestrijding. Deze begeleiding is met name gericht op de volgende punten:
de diagnose tuberculose zorgt bij veel mensen voor onrust. Vaak zijn er veel vragen bij de patiënt en ook bij diens omgeving over de ziekte, het verloop en eventuele besmettelijkheid. Goede opvang en professionele begeleiding zijn hierbij erg belangrijk.
Het is erg belangrijk dat de patiënt de medicijnen dagelijks en steeds op hetzelfde tijdstip inneemt, en de behandeling niet voortijdig afbreekt. De kans is anders groot dat de tuberculose terugkomt en/of eventueel ongevoelig (resistent) wordt voor de medicatie.
Veel mensen blijken het dagelijks slikken van medicijnen erg moeilijk te vinden. Vooral als de klachten na een paar weken verdwijnen, of als er bijwerkingen zijn.Aard en intensiteit van de begeleiding kunnen sterk verschillen van patiënt tot patiënt. Deze hangen af van de behoefte van de patiënt en de inschatting door de sociaal verpleegkundige.
Het contactonderzoek.
Een belangrijk onderdeel van de
tbc-bestrijding in Nederland is het contactonderzoek dat wordt uitgevoerd door de afdeling tbc-bestrijding van de GGD. Als er sprake is van besmettelijke tuberculose zal door de sociaal verpleegkundige een onderzoek worden opgestart bij
de contacten van de patiënt. Het doel van het contactonderzoek is om geïnfecteerde contacten zo vroeg mogelijk op te sporen en te behandelen. Hiermee wordt voorkomen dat er meer mensen tuberculose krijgen. Als het onbekend is waar en
wanneer iemand met een niet-besmettelijke vorm van tuberculose geïnfecteerd is geraakt en er aanwijzingen zijn dat de infectie recent moet zijn opgetreden, kan het zijn dat de GGD in de directe omgeving van de patiënt op zoek gaat naar
de infectiebron.